Sacroileíte
Hérnias do disco lombar podem causar dor intensa, formigamentos e limitação funcional, afetando sua rotina e bem-estar. Com um plano de tratamento adequado é possível controlar os sintomas e recuperar a qualidade de vida.
Lesões dos Isquiotibiais (Posteriores da Coxa) a lesão muscular mais comum no esporte. O tratamento especializado é a única forma de evitar a recorrência e garantir um retorno seguro à performance.
As lesões dos músculos posteriores da coxa, conhecidos tecnicamente como isquiotibiais ou isquiocrurais, são estiramentos ou rupturas que ocorrem quando essas fibras são submetidas a uma tensão excessiva, geralmente durante a fase de desaceleração da corrida (contração excêntrica) ou em movimentos de alongamento súbito.
No futebol, atletismo e crossfit, elas representam uma das principais causas de afastamento. A grande preocupação ortopédica não é apenas a cicatrização inicial, mas o alto índice de reincidência: uma lesão mal curada gera um tecido cicatricial (fibrose) sem a mesma elasticidade do músculo original, predispondo o atleta a novas rupturas.
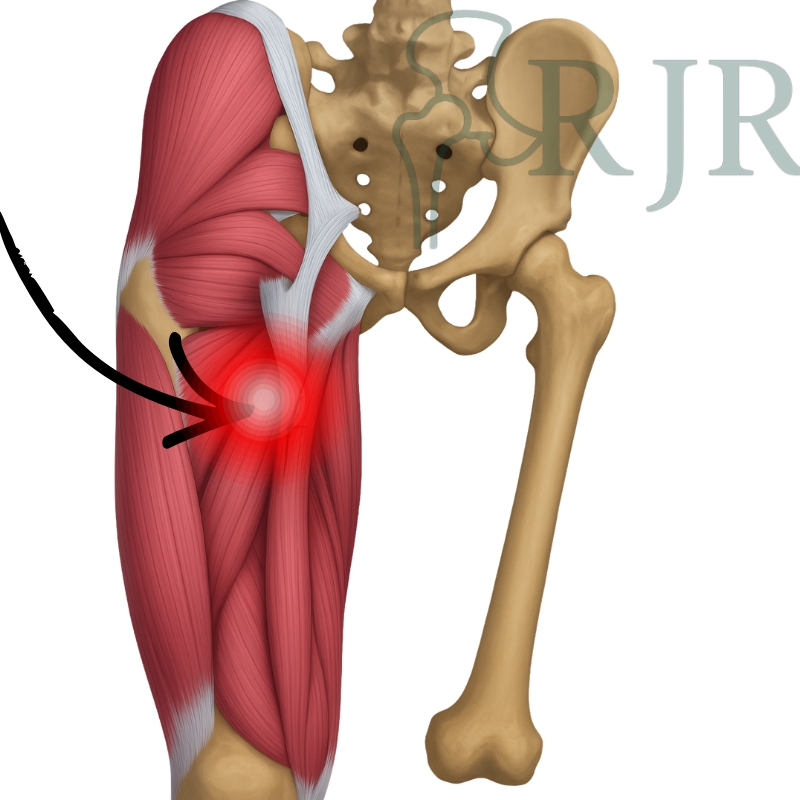
O grupo dos isquiotibiais é composto por três músculos principais que cruzam duas articulações (quadril e joelho):
Bíceps Femoral: O mais frequentemente lesionado, localizado na parte externa da coxa.
Semitendíneo e Semimembranáceo: Localizados na parte interna da coxa.
Origem e Inserção: Eles nascem na tuberosidade isquiática (o osso do “bumbum”) e se inserem abaixo do joelho, sendo os principais responsáveis por dobrar a perna e estender o quadril.
Grau I (Leve): Estiramento de poucas fibras musculares, com edema mínimo e sem perda de força.
Grau II (Moderada): Ruptura parcial das fibras, apresentando dor imediata e perda parcial da função.
Grau III (Grave): Ruptura total do músculo ou avulsão proximal (quando o tendão se desprende do osso da bacia), geralmente exigindo intervenção cirúrgica.
O paciente costuma identificar o momento exato da lesão através de:
Uma dor súbita e aguda na parte de trás da coxa durante um esforço (sprint ou chute).
Sensação de “estalo” ou “fisgada” intensa.
Inchaço e sensibilidade ao toque no local da lesão.
Aparecimento de um hematoma (equimose) que pode descer em direção ao joelho após 24-48 horas.
Fraqueza para dobrar o joelho contra resistência.
Desequilíbrio Muscular: Quando o quadríceps (músculo da frente) é muito mais forte que os isquiotibiais, gerando uma sobrecarga mecânica.
Fadiga Muscular: A maioria das lesões ocorre no final dos treinos ou partidas, quando o músculo perde a capacidade de absorver energia.
Encurtamento e Rigidez: Falta de flexibilidade e aquecimento inadequado reduzem a tolerância do músculo ao estiramento.
Histórico de Lesão Prévia: É o fator de risco número um. Uma lesão anterior não reabilitada corretamente é o caminho para a cronicidade.
Além do exame físico, a Ressonância Magnética (RM) é o exame padrão-ouro. Ela permite quantificar o percentual de fibras rompidas, localizar o local exato (miofascial, musculotendíneo ou tendíneo) e identificar a presença de hematomas intramusculares que precisam de drenagem.
O tratamento evoluiu do repouso absoluto para a mobilização precoce controlada. Utilizamos protocolos de fortalecimento excêntrico (como o exercício Nórdico), terapia manual para evitar fibroses e, em atletas, o uso de Ondas de Choque e Terapias Biológicas para acelerar a regeneração tecidual.
A cirurgia é indicada principalmente em casos de avulsão completa dos tendões da tuberosidade isquiática (especialmente quando dois ou mais tendões são arrancados com desvio maior que 2cm). Nesses casos, a reinserção cirúrgica é necessária para restaurar a força e evitar a atrofia definitiva.
Depende do grau:
Grau I: 1 a 3 semanas.
Grau II: 4 a 8 semanas.
Grau III/Cirúrgico: 3 a 6 meses. A liberação só deve ocorrer após testes de força isocinética e critérios funcionais rigorosos.

Especialista pelo Instituto de Ortopedia e Traumatologia da USP (IOT- HCFMUSP), com Fellowship em Cirurgia do Quadril pela mesma instituição. Atualmente, é preceptor da residência médica e da graduação na USP. Sua atuação é focada em cirurgia do quadril, bacia e lesões esportivas.
Hérnias do disco lombar podem causar dor intensa, formigamentos e limitação funcional, afetando sua rotina e bem-estar. Com um plano de tratamento adequado é possível controlar os sintomas e recuperar a qualidade de vida.
Hérnias do disco lombar podem causar dor intensa, formigamentos e limitação funcional, afetando sua rotina e bem-estar. Com um plano de tratamento adequado é possível controlar os sintomas e recuperar a qualidade de vida.
Hérnias do disco lombar podem causar dor intensa, formigamentos e limitação funcional, afetando sua rotina e bem-estar. Com um plano de tratamento adequado é possível controlar os sintomas e recuperar a qualidade de vida.
Renan José Rigonato
Ortopedista e Traumatologista
CRMSP 215.699 | RQE 135.765 | TEOT 20.336